Содержание
Диабетическая нефропатия возникает в результате негативного влияния сахарного диабета на функционирование почек. Определение подразумевает общую классификацию почечной недостаточности и является одним из самых неблагоприятных осложнений диабета, что и определяет дальнейший прогноз для пациента.
Характер возникновения
Точных фактов о причинах возникновения диабетической нефропатии на данном этапе развития медицины нет. Несмотря на то, что проблемы с почками напрямую не связаны с уровнем глюкозы в крови, пациентов – диабетиков, стоящих на очереди для трансплантации почки, подавляющее большинство. В некоторых случаях при диабете такие состояния не развиваются, поэтому существует несколько теорий возникновения диабетической нефропатии.
Научные теории развития болезни:
- Генетическая теория. У людей, имеющих определенную генетическую предрасположенность под воздействием гемодинамических и обменных нарушений, характерных для сахарного диабета, развиваются патологии почек.
- Метаболическая теория. Постоянное или длительное превышение нормального уровня сахара в крови (гипергликемия), провоцирует биохимические нарушения в капиллярах. Это приводит к необратимым процессам в организме, в частности, повреждая почечную ткань.
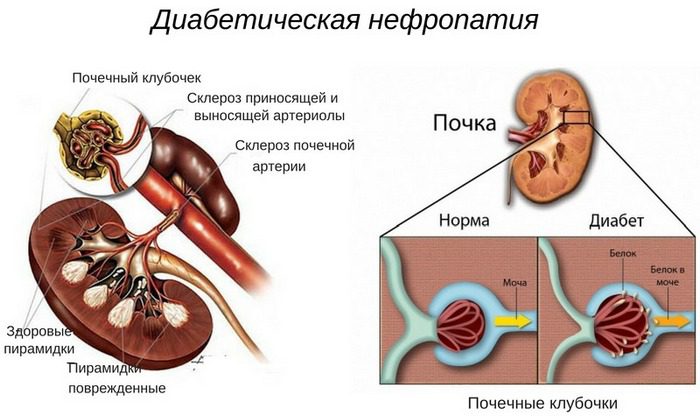
- Гемодинамическая теория. При сахарном диабете нарушается кровоток в почках, что приводит к формированию внутриклубочковой гипертензии. На ранних стадиях формируется гиперфильтрация (повышенное образование мочи), но это состояние быстро сменяется дисфункцией вследствие того, что проходы закупориваются соединительной тканью.
 Развитию патологии в большей мере способствует длительная гипергликемия, неконтролируемый прием медикаментозных средств, курение и другие вредные привычки, а также погрешности в питании, избыточный вес и воспалительные процессы в близлежащих органах (например, инфекции мочеполовой системы).
Развитию патологии в большей мере способствует длительная гипергликемия, неконтролируемый прием медикаментозных средств, курение и другие вредные привычки, а также погрешности в питании, избыточный вес и воспалительные процессы в близлежащих органах (например, инфекции мочеполовой системы).
Известно также, что мужчины в большей мере склонны к формированию такого рода патологии, чем женщины. Это можно объяснить анатомическим строением мочеполовой системы, а также менее добросовестному исполнению рекомендация враче при лечении недуга.
Стадии диабетической нефропатии
Заболевание характеризуется медленнотекущим развитием. В редких случаях патология прогрессирует за несколько месяцев после постановки диагноза «сахарный диабет» и обычно этому способствуют дополнительные осложнения болезни. Чаще всего на это уходят годы, в течение которых симптоматика нарастает очень медленно, обычно пациенты даже не сразу могут заметить появившийся дискомфорт. Чтобы точно знать, как развивается это заболевание, обязательно стоит проходить периодические исследования крови и мочи.
Различают несколько этапов развития болезни:
- Асимптоматическая стадия, при которой полностью отсутствуют патологические признаки болезни. Единственным определением является увеличение почечной фильтрации. На этом этапе уровень микроальбуминурии не превышает 30 мг/сут.
- Начальная стадия патологии. В этот период микроальбуминурий остается на прежнем показателе (не более 30 мг/сут), но появляются необратимые изменения в строении органов. В частности, утолщаются стенки капилляров, а также расширяются соединительные протоки почек, отвечающие за кровоснабжение органа.
- Стадия микроальбуминурии или пренефротическая развивается примерно в течение пяти лет. В это время пациента не беспокоят никакие признаки, разве что небольшое повышение артериального давления после физической нагрузки. Единственным способом определения заболевания будет анализ мочи, который может показать увеличение альбуминурии в пределах от 20 до 200 мг/мл в порции утреней мочи.
- Нефротическая стадия также развивается медленно. Протеинурий (белок в моче) наблюдается постоянно, периодически появляются и фрагменты крови. Гипертензия также становится регулярной, наблюдаются отеки и анемия. Показатели мочи в этот период фиксируют увеличение СОЭ, холестерина, альфа-2 и бета-глобулинов, бета липопротеидов. Периодически у пациента повышаются показатели мочевины и креатинина.
- Терминальная стадия характеризуется развитием хронической почечной недостаточности. Фильтрационная и концентрационная функция почек заметно снижается, что вызывает патологические изменения органа. В моче выявляется белок, кровь и даже цилиндры, которые явно свидетельствуют о дисфункции выделительной системы.
Обычно прогрессирование болезни до терминальной стадии занимает от пяти до двадцати лет. Если своевременно принять меры для поддержания почек, критических ситуаций можно избежать. Диагностику и лечение болезни очень затрудняет бессимптомное начало, ведь на ранних стадиях диабетическую нефропатию определяют по большей части случайно. Именно поэтому, при диагнозе «диабет», необходимо контролировать показатели мочи и регулярно сдавать необходимые анализы.
Факторы риска при диабетической нефропатии
Несмотря на то, что основные причины проявления болезни необходимо искать в работе внутренних систем, увеличить риск развития такой патологии могут и другие факторы. При ведении пациентов – диабетиков, многие врачи в обязательном порядке рекомендуют следить за состоянием мочеполовой системы и регулярно проводить обследования у узких специалистов (нефролога, уролога и других).
Факторы, способствующие развитию болезни:
- Регулярный и неконтролируемый высокий уровень сахара в крови;
- Анемия, даже не приводящая к дополнительным проблемам (уровень гемоглобина ниже 130 у взрослых пациентов);
- Повышенное артериальное давление, гипертонические приступы;
- Увеличение холестерина и триглицеридов в крови;
- Курение и злоупотребление алкоголем (наркотическими веществами).
Симптоматика заболевания
Определение недуга на ранней стадии поможет благополучно провести лечение, но проблема заключается в бессимптомном начале заболевания. Кроме того, некоторое показатели могут свидетельствовать и о других проблемах со здоровьем. В частности, симптомы диабетической нефропатии очень напоминают такие заболевания как хронический пиелонефрит, гломерулонефрит или туберкулез почек. Все эти болезни можно классифицировать как почечные патологии, поэтому для точной постановки диагноза необходимо всесторонне обследование.
Признаки заболевания:
- Постоянное повышение артериального давления — гипертония;
- Дискомфортные и болезненные ощущения в области поясницы;
- Анемия разной степени, иногда в скрытой форме;
- Расстройства пищеварения, тошнота и потеря аппетита;
- Упадок сил, сонливость и общая слабость;
- Отечность конечностей и лица, особенно к концу дня;
- Многие пациенты жалуются на сухость кожи, зуд и высыпания на лице и теле.
В некоторых случаях симптомы могут быть схожими с проявлениями диабета, поэтому пациенты не обращают на них внимание. Следует отметить, что всем диабетикам необходимо периодически сдавать специальные скрининги, которые показывают наличие белка и крови в моче. Эти показатели также являются характерными признаками развития почечной дисфункции, что поможет определить болезнь как можно раньше.
Диагностика диабетической нефропатии
Обнаружить болезнь на ранней стадии поможет своевременное обращение к специалисту – нефрологу. Помимо лабораторных исследований, которые помогаю определить показатели мочи и крови у пациентов, широко используются специальные инструментальные и микроскопические исследования тканей пораженного органа. Для подтверждения точного диагноза, возможно, придется провести несколько процедур, разновидность и целесообразность которых определяет врач.
Что поможет выявить болезнь:

- Ультразвуковое исследование почек. Безболезненный и весьма информативный вид обследования. УЗИ показывает возможные патологии развития органа, изменение размеров, формы и состояние почечных протоков.
- Допплерография сосудов почек. Проводится для определения проходимости и выявления возможных патологий и воспалительных процессов.
- Биопсия тканей почки. Проводится под местным наркозом, данные рассматриваются под микроскопом для выявления возможных патологий.
Лечение диабетической нефропатии
Основные мероприятия направлены на нормализацию уровня сахара в крови и общее поддержание организма. Многие метаболические процессы при сахарном диабете протекают совершенно иначе, что приводит к ухудшению зрения, повреждениям сосудов и другим характерным проблемам. На ранних стадиях болезни есть реальный шанс исправить ситуацию диетическим питанием и компенсацией сахарного диабета.
Меры профилактики развития диабетической нефропатии:

- Стабилизация артериального давления;
- Контроль уровня сахара;
- Бессолевое и диетическое питание;
- Снижение уровня холестерина в крови;
- Отказ от вредных привычек;
- Посильные физические нагрузки;
- Отказ от приема препаратов, влияющих на работу почек;
- Регулярное посещение нефролога и сдача анализов.
При появлении характерных симптомов, одних профилактических мер будет недостаточно, поэтому обязательно стоит посоветоваться с врачом насчет подходящих препаратов. Кроме того, необходимо обязательно контролировать показатели мочи и крови для проверки эффективности терапии.
Медикаментозное лечение включает:
- Прием ингибиторов ангиотензинпревращающего фермента (АПФ). К ним относят такие препараты, как «Эналаприл», «Рамиприл» и «Трандолаприл».
- Специальные антагонисты рецепторов к ангиотензину (АРА). Среди самых популярных: «Ирбесартан», «Валсартан», «Лозартан».
- Для поддержания сердечно – сосудистой системы используются средства, нормализующие липидный спектр состава крови.
- При сильных поражениях почек рекомендуется прием дезинтоксицирующих препаратов, сорбентов и противоазотемических средств.
- Для поднятия уровня гемоглобина используются специальные препараты, а также некоторые народные методы. Использование того или иного рецепта обязательно согласовывается с лечащим врачом.
- В борьбе с отечностью помогут мочегонные препараты, а также сокращение объема потребляемой жидкости.
Перечисленные средства нормализуют системную и внутриклубочковую гипертензию, снижают артериальное давление и замедляют прогрессирование заболевания. Если одной только медикаментозной терапии будет недостаточно, решается вопрос о более кардинальных методах поддержки почек.
Лечение на поздних сроках
Характерными симптомами начинающейся почечной недостаточности являются не только ухудшившиеся показатели лабораторных анализов, но и состояние пациента. На поздних стадиях диабетической нефропатии функции почек чрезвычайно ослаблены, поэтому необходимо продумать и другие варианты решения проблемы.
Кардинальными методиками считаются:
- Гемодиализ или аппарат «искусственная почка». Помогает вывести из организма продукты распада. Процедуру повторяют примерно через день, такая поддерживающая терапия помогает пациенту жить с таким диагнозом еще долгое время.
- Перитонеальный диализ. Немного другой принцип, нежели у аппаратного гемодиализа. Такая процедура проводится немного реже (примерно раз в три – пять дней) и не требует сложного медицинского оборудования.
- Трансплантация почки. Пересадка донорского органа пациенту. Эффективная операция, к сожалению, пока не очень распространена в нашей стране.
На поздних сроках болезни у пациентов наблюдается снижение потребности в инсулине. Это тревожный признак, свидетельствующий о прогрессе заболевания. Именно поэтому очень важно поддерживать нормальные показатели уровня сахара в крови. На этом этапе даже инсулиннезависимых пациентов переводят на соответствующую терапию.
Прогноз при диабетической нефропатии
Несмотря на специально разработанные мероприятия для профилактики и лечения диабетической нефропатии, большинство диабетиков сталкиваются с тяжелыми последствиями этого недуга. В некоторых случаях единственным возможным вариантом спасти жизнь пациента является пересадка донорской почки. Такие операции имеют ряд особенностей, длительный период реабилитации и высокую стоимость. Кроме того, риск повторного развития нефропатии достаточно высок, поэтому лучше не допускать перехода заболевания в запущенную стадию.
Прогноз для пациентов, страдающих на диабетическую нефропатию достаточно благоприятен. Заболевание развивается очень медленно, а при соблюдении рекомендаций врача и контроле сахара в крови, пациенты могут даже и не догадываться о таких проблемах.
Нефропатия при сахарном диабете встречается довольно часто, при этом точного определения причин возникновения такой патологии не знает никто. Известно, что при повышенном уровне сахара в крови, почечная недостаточность развивается чаще, а также этому способствуют дополнительные провоцирующие факторы. Чтобы исключить развития тяжелой почечной недостаточности и риск летального исхода, необходимо обязательно следить за показателями мочи, а также использовать поддерживающую терапию для нормализации сахара в крови.